
2020年11月25-27日,中华医学会糖尿病学分会第二十四次全国学术会议(CDS)在苏州市以线上线下相结合的形式火热召开。《中国2型糖尿病防治指南(2020版)》的发布无疑是本次大会最为引人注目的焦点之一,更新版指南结合了最新的国际糖尿病管理指南和临床证据,为我国2型糖尿病的临床诊疗提供指导。

会上,中华医学会糖尿病学分会主任委员、南京大学医学院附属鼓楼医院内分泌科主任朱大龙教授为我们介绍了本次指南的9大更新要点。

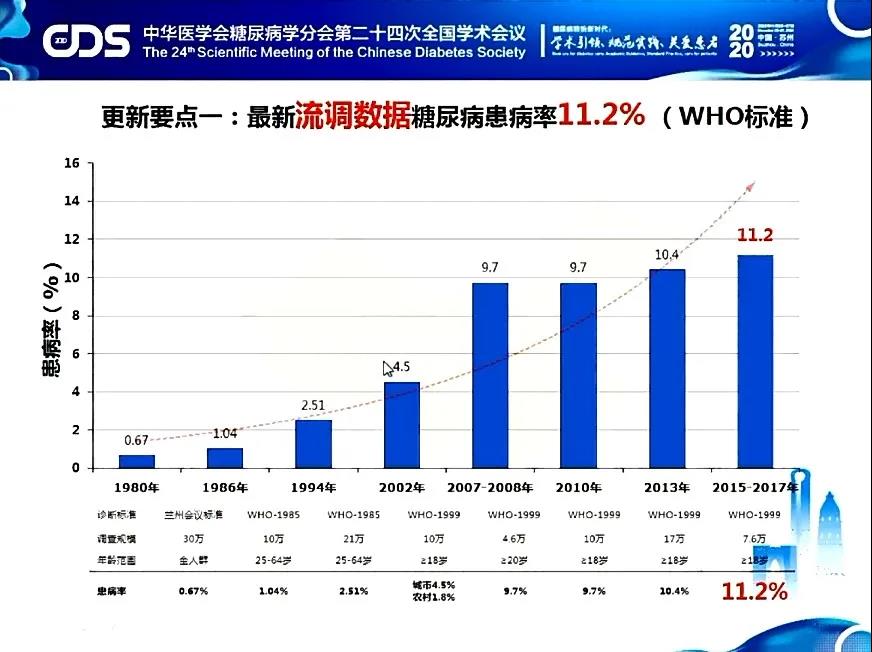
更新要点一:糖尿病患病率
2020版指南:根据最新的流调数据,依WHO诊断标准,我国糖尿病患病率上升至11.2%。
更新要点二:将“糖化血红蛋白”纳入到糖尿病诊断标准
2020版指南:在有严格质量控制的实验室,采用标准化检测方法测定的糖化血红蛋白(HbA1c)可以作为糖尿病的补充诊断标准。(B)

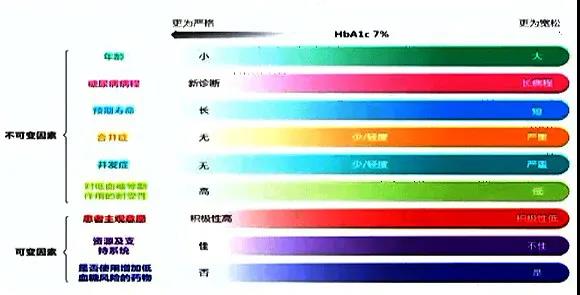
更新要点三:新增个体化HbA1c控制目标设定的“主要影响因素”
2020版指南:HbA1c控制目标应遵循个体化原则,年龄较轻、病程较短、预期寿命较长、无并发症、未合并心血管疾病的2型糖尿病患者在没有低血糖及其他不良反应的情况下可采取更严格的HbA1c控制目标,反之则采取相对宽松的HbA1c目标。(B)
更新要点四:高血糖的药物治疗要点
2020版指南:
➤生活方式干预和二甲双胍为2型糖尿病患者高血糖的一线治疗。生活方式干预是2型糖尿病的基础治疗措施,应贯穿于治疗的始终。若无禁忌证,二甲双胍应一直保留在糖尿病的治疗方案中。(A)
➤一种降糖药治疗而血糖不达标者,采用2种甚至3种不同作用机制的药物联合治疗。也可加用胰岛素治疗。(A)
➤合并ASCVD或心血管风险高危的2型糖尿病患者,不论其HbA1c是否达标,只要没有禁忌证都应在二甲双胍的基础上加用具有ASCVD获益证据的GLP-1RA或SGLT2i。(A)
➤合并CKD或心衰的2型糖尿病患者,不论其HbA1c是否达标,只要没有禁忌证都应在二甲双胍的基础上加用SGLT2i。合并CKD的2型糖尿病患者,如不能使用SGLT2i可考虑选用GLP-1RA。(A)
更新要点五:糖尿病诊疗路径更新
2020版指南:2型糖尿病诊疗路径
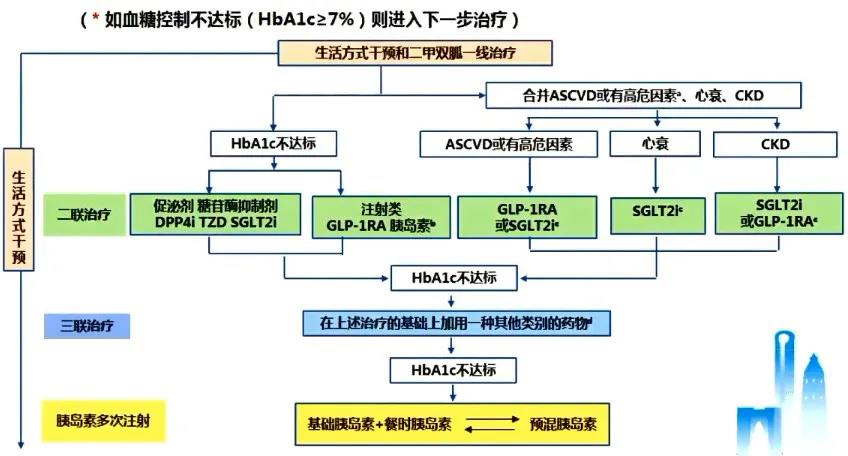
图3 2型糖尿病诊疗路径
更新要点六:新添章节“2型糖尿病患者的体重管理”
2020版指南:
➤超重和肥胖成人2型糖尿病患者的管理目标为减轻体重的5%-10%。(A)
➤超重和肥胖成人2型糖尿病患者的体重管理方式包括生活方式干预、药物、手术等综合手段。(A)
➤肥胖的成人2型糖尿病尽量通过生活方式及药物治疗,血糖仍然控制不佳者建议代谢手术治疗。(B)
更新要点七:血糖监测章节TIR纳入血糖控制目标
2020版指南:葡萄糖目标范围内时间(TIR)应纳入血糖控制目标。(B)
2019年发布的TIR国际共识推荐T1DM及T2DM患者的TIR控制目标为>70%,但应高度个体化,同时关注低血糖以及血糖波动。
更新要点八:低血糖分类
2020版指南:
➤I级低血糖:血糖<3.9mmol/L且≥3.0mmol/L;
➤II级低血糖:血糖<3.0mmol/L;
➤III级低血糖:没有特定血糖界限,伴有意识和/或躯体改变的严重事件,需要他人帮助的低血糖。
更新要点九:更新CKD进展风险及就诊频率
2020版指南:CKD进展风险及就诊频率。
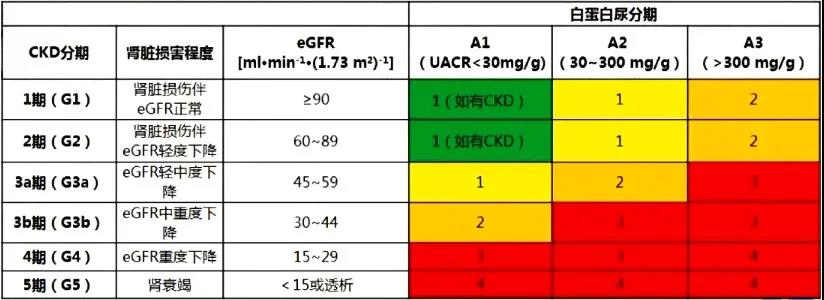
表2 CKD进展风险及就诊频率
如果本文对您有帮助,欢迎使用左边赞赏~
¥赞赏
评论